Náplň podkapitoly:
1) Úvod do lymfatického systému
2) Velké lymfatické orgány – thymus, slezina a lymfatické uzliny
3) Lymfatické cévy a lymfa
4) Základy imunity
_
Úvod do lymfatického systému
Lymfatický systém se skládá z lymfatických cév, kterými protéká lymfa, a z lymfatické tkáně – ta může být uspořádána v lymfatické orgány (thymus, slezina a lymfatické uzliny) nebo může spoluvytvářet specializované oblasti mukózy či submukózy (např. v trávicí trubici či v dýchacích cestách – mucosa-associated lymphoid tissue (MALT)). Rozlišujeme tzv. primární (centrální) a sekundární (periferní) lymfatické orgány (tkáně). Primárními lymfatické orgány jsou thymus a kostní dřeň, zatímco mezi sekundární patří jednak slezina a mízní uzliny, jednak zmíněné specializované oblasti mukózy či submukózy.
Lymfatický systém vykazuje několik významných funkcí:
1) Jako součást imunitního systému se podílí obraně organismu – poskytuje ideální prostředí pro tvorbu, dozrávání a diferenciaci lymfocytů
2) Odvádí přebytečný tkáňový mok z tkání ve formě lymfy
3) Napomáhá transportu lipidů z GIT do těla (chylomikrony)
_
Velké lymfatické orgány – thymus, slezina a lymfatické uzliny
Lymfatické orgány tvoří specializovaný typ tkáně, lymfatická tkáň. Ta se skládá z lymfatických buněk (lymfocyty, jejich vývojové formy a plazmatické buňky) a z makrofágů uložených v retikulárním vazivu(druh specializované řídké pojivové tkáně, která slouží jako architektonická kostra). Výjimkou je tkáň thymu, kde jsou lymfatické buňky zavzaty do retikulárního epitelu, což souvisí s embryonálním vývojem orgánu (viz dále).
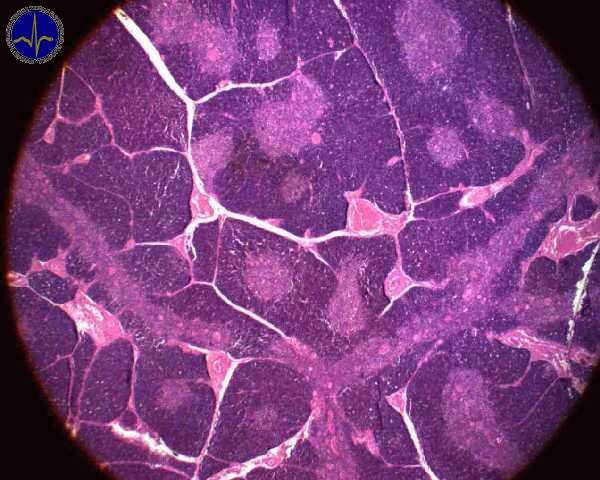
Thymus (brzlík)
Thymus je primární (centrální) lymfatický orgán uložený v horním mediastinu. Na rozdíl od všech ostatních lymfoidních orgánů, které vznikají z mezenchymu (mezoderm), má thymus dvojí původ (mezenchym a endoderm). Vzniká ze 3. a 4. faryngeální výchlipky, kdy během vývoje endodermální epitel těchto výchlipek invaginuje kaudálné jako tubulární útvar, který později ztrácí spojení s branchiálním epitelem. Lymfocyty thymu jsou však odvozeny z mezenchymových buněk.
Thymus je plně vyvinutý a funkční už při narození. Přetrvává jako velký orgán přibližně do puberty, kdy se v tomto vývojovém období výrazně redukuje diferenciace a proliferace T-lymfocytů a lymfatická tkáň je postupně nahrazována tukovou tkání a vazivem (thymus podléhá involuci).
Na povrchu thymu je vazivové pouzdro (capsula), z něhož pronikají do parenchymu vazivová septa rozdělující thymus na nepravé lalůčky. Ve vazivovém pouzdru i septech nalezneme krevní cévy, eferentní (nikdy ne aferentní!) lymfatické cévy a nervy. V lalůčcích rozeznáváme periferní (tmavší) zónu bohatou na malé lymfocyty (= cortex, kůra) a pod ní uloženou světlejší zónu, bohatší na buňky retikulárního epitelu (= medulla, dřeň). Na některých histologických řezech může „lalůčkovité“ uspořádání kůry a dřeně vzdáleně připomínat lymfatickou uzlinu s germinálním centrem (což velmi často mate studenty). Ostatní morfologické charakteristiky (popsány níže) pomohou pozitivní identifikaci thymu na histologickém preparátu.
Kůra (cortex) thymu
Vnější část parenchymu – cortex, kůra – je vysoce bazofilní na preparátech barvených hematoxylinem a eosinem (H&E), a to kvůli velkému množství hustě nahromaděných vyvíjejících se malých T-lymfocytů s intenzivně se barvícími jádry. Tyto lymfocyty netvoří lymfatické uzlíky.
Dřeň (medulla) thymu
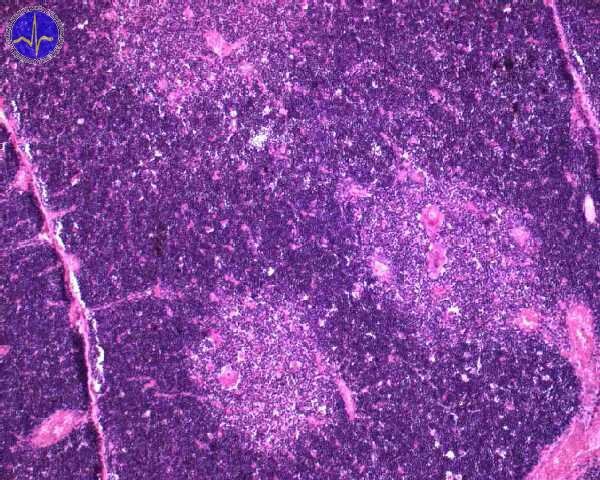
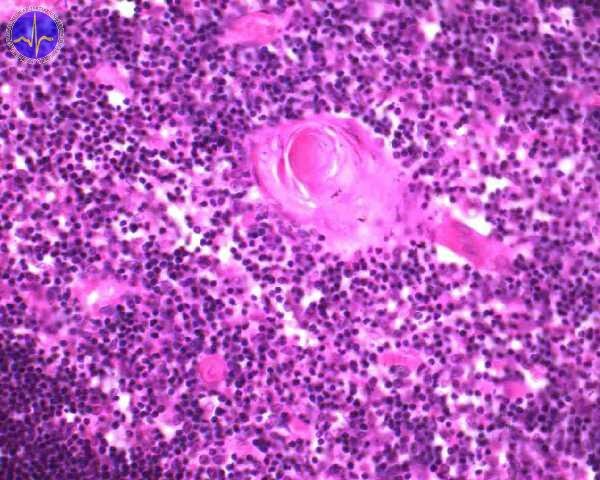
Medulla (dřeň) se na preparátech barvených H&E barví méně intenzivně než cortex, neboť (stejně jako terminální centra lymfatické uzliny) obsahuje hlavně velké lymfocyty. Ty mají slabě se barvící jádro a kvantitativně více cytoplazmy než malé lymfocyty. Vedle velkých lymfocytů se zde nachází i velké množství epitelových retikulárních buněk. Nejcharakterističtější strukturou dřeně jsou však Hassalova tělíska, eozinofilní útvar s vnitřní koncentrickou stavbou. Jedná se o retikulární epitelové buňky, které degenerují a vyplňují se keratohyalinovými granuly (což není překvapující vlastnost pro buňky vyvíjející se z oropharyngealního epitelu), jejichž počet i velikost se zvyšuje s postupujícím věkem jedince. Jejich funkci zatím přesně neznáme, víme však, že produkují IL-4 a IL-7, které se uplatňují při diferenciaci a dozrávání T-lymfocytů.
Hassalovo tělísko
Nosným substrátem pro volné buňky thymu (v kůře i ve dřeni) je retikulární epitel. Retikulární vlákna se zde nevyskytují. Malé množství vaziva se v thymu nachází pouze podél krevních cév. Retikulární epitel pochází z endodermu a hvězdicovité výběžky jeho buněk jsou navzájem spojeny desmozomy, v cytoplazmě obsahují tonofilamenta a některé z nich jeví známky sekreční aktivity. Všemi těmito vlastnostmi se liší od retikulárního vaziva tvořícího nosný substrát pro volné buňky v ostatních lymfatických orgánech.
Hematothymická bariéra
Hematothymická bariéra zabezpečuje nerušený vývoj lymfocytů tím, že zabraňuje kontaktu vyvíjejících se lymfocytů s antigeny cirkulujícími v krvi. Hematothymická bariéra se skládá ze tří základních struktur:
1) Kapilární endotel se silnou bazální laminou, krevní kapiláry thymu jsou nefenestrované
2) Perivaskulární vazivo s roztroušenými makrofágy
3) Vlastní epitelové retikulární buňky se svou bazální laminou
Thymus nemá aferentní lymfatické cévy. Netvoří tedy filtr pro lymfu.
Nervová vlákna jsou myelinizovaná i nemyelinizovaná. Vstupují do pouzdra i vazivových sept. Jde o nervová vlákna z n. vagus, plexus cardiacus, z 1. hrudního ganglia a z n. hypoglossus.
Funkce thymu
Základní funkcí thymu je regulace tvorby, dozrávání a diferenciace T-lymfocytů. Thymus poskytuje vhodné podmínky k tvorbě funkčních T-lymfocytů schopných rozeznávat cizorodé antigeny. Eliminovány jsou jednak defektní, jednak autoreaktivní klony T-lymfocytů. Thymus je tedy zcela klíčový orgán pro navození tolerance vůči tělu vlastním antigenům. Skrze produkci tzv. thymových hormonů (skupina asi 40 polypeptidů, např. thymopoetiny, thymosiny či thymulin) ovlivňuje thymus ostatní orgány imunitního systému (a nejspíše i neuroendokrinní systém).
Slezina
O morfologii a funkcích sleziny pojednává speciální podkapitola.
Lymfatické uzliny
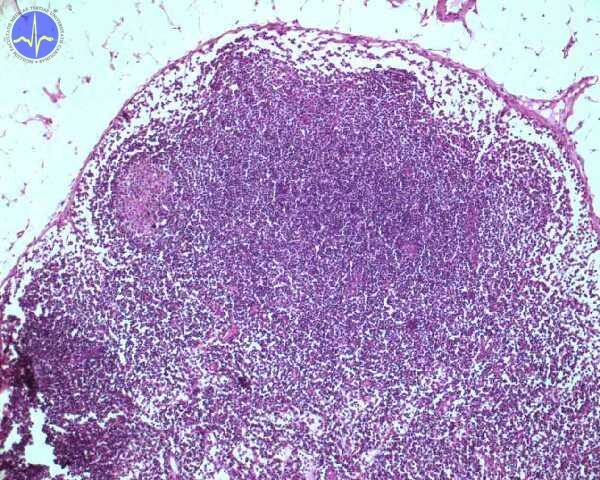
Lymfatická uzlina je opouzdřený orgán kulovitého tvaru vmezeřený v průběhu lymfatických cév. Slouží jako biologický filtr lymfy. Na povrchu kryje uzlinu senzitivně inervované pouzdro z hustého kolagenního vaziva s příměsí elastinu a nepatrného množství hladkých svalových buněk. Do parenchymu uzliny vstupují z pouzdra vazivová septa (= trabekuly). Nosným substrátem pro lymfocyty je v lymfatické uzlině retikulární vazivo. Na řezu uzlinou se dá pod vazivovým pouzdrem rozlišit na povrchu kůra (cortex) a uvnitř uzliny dřeň (medulla). Většinu buněk tvoří B- a T-lymfocyty. Jejich distribuce v uzlině není homogenní.
Kůra lymfatické uzliny
V kůře tvoří husté shluky buněk lymfatické folikuly (noduly) osídlené převážně B-lymfocyty a folikulárními dendritickými buňkami. Primární folikul rovnoměrně osídlují malé klidové lymfocyty. Sekundární folikul obsahuje germinální (zárodečné) centrum se stimulovanými B-lymfocyty. Zárodečné centrum je světlejší na preparátu barveném H&E, neboť aktivované B-lymfocyty jsou větší a barví se méně intenzivně než rychle se dělící buňky v periferii folikulu. Tmavý vzhled periferie folikulu vyplývá z hustého nakupení malých lymfocytů.
Dřeň lymfatické uzliny
Dřeň uzliny tvoří vzájemně anastomozující provazce lymfatické tkáně. Převažují B-lymfocyty, přítomné jsou i makrofágy (četnější než v kůře), plazmatické buňky a v malé míře též granulocyty.
Parakortikální zóna lymfatické uzliny
Mezi kůrou a dření se nachází parakortikální zóna. Morfologicky ji lze od kůry a dřeně těžko rozeznat, ale funkčně se od nich výrazně liší. Obsahuje převážně recirkulující malé T-lymfocyty. Buňky se zde neorganizují do folikulů.
Pojmem hilus označujeme tu část uzliny (mírně vpáčenou), kde do ní vstupují nervy a tepny a opouštějí ji žíly a zpravidla jedna mízní céva (tzv. vas efferens). Velikost uzliny se pohybuje v rozmezí 1-25 mm. Po narození vznikají nové lymfatické uzliny jen zcela výjimečně. V případě potřeby dochází ke kompenzatorní hyperplazii (zvětšení) již existujících lymfatických uzlin.
Klinická korelace:
Znalost lokalizace lymfatických uzlin a směru odtoku lymfy z jednotlivých orgánů je důležitá pro diagnózu a prognózu maligních onemocnění. Lymfatický oběh je společně s krevním oběhem nejtypičtější způsob šíření zhoubného nádoru. Zvláštní význam mají především tzv. sentinelové uzliny, které se v těle vyskytují konstantně a jejichž změna zavčas informuje o onemocnění konkrétního orgánu (např. tzv. Sorgiusova uzlina na vnější straně hrudi se vztahem k prsu). Nejen nádorově změněná uzlina (též zánětlivě změněná uzlina) se projevuje zvětšením, změnou konzistence, případně bolestivostí. U zánětlivých onemocnění bývají uzliny bolestivé, spíše měkčí. K jejich zduření dochází rychle a obvykle je doprovázejí další příznaky jako horečka, schvácenost, bolesti zasažených orgánů, změny na sliznicích atd.
Funkce lymfatických uzlin
Lymfatické uzliny fungují jako filtr protékající lymfy. Ta musí vždy projít alespoň jednou uzlinou předtím, než se dostane do krevní cirkulace. Po obvodu vstupuje do uzliny několik mízních cév, tzv. vasa afferentia. V uzlinách dochází k vychytávání antigenů z lymfy a k jejich prezentaci. Tím se aktivují B-lymfocyty, které se následně transformují v plazmatické buňky syntetizující specifické imunoglobuliny (protilátky). Některé B-lymfocyty přecházejí do eferentních cév, jimiž se dostávají do krevního oběhu a následně se usazují v tkáních. V lymfatické uzlině se také vyskytují tzv. paměťové buňky schopné při setkání s příslušným antigenem rychle spustit tvorbu imunoglobulinů.
T-lymfocyty lokalizované v parakortikální zóně lymfatické uzliny neprodukují protilátky, ale přímo zneškodňují patologické buňky.
_
Lymfatické cévy a lymfa
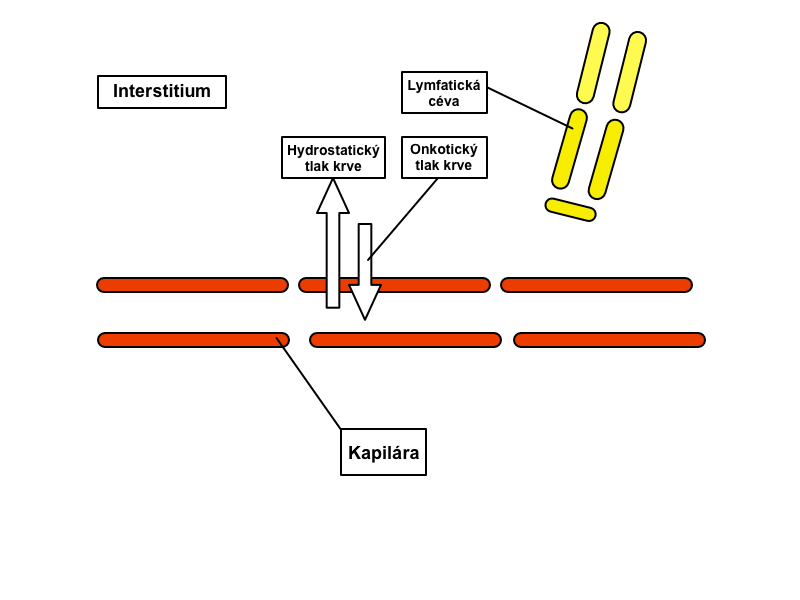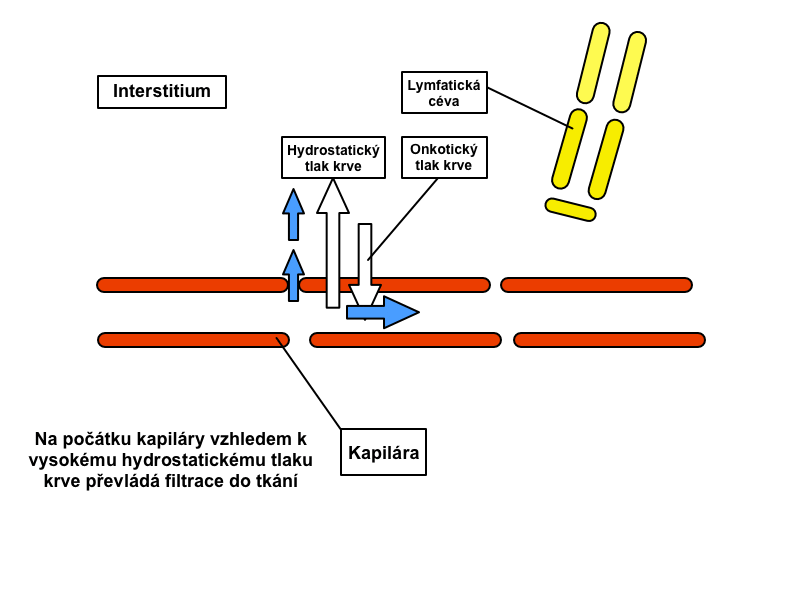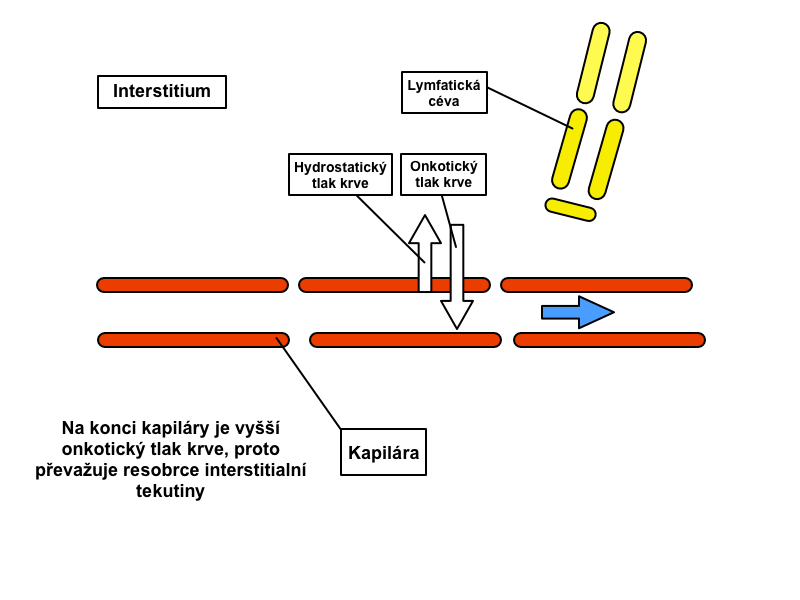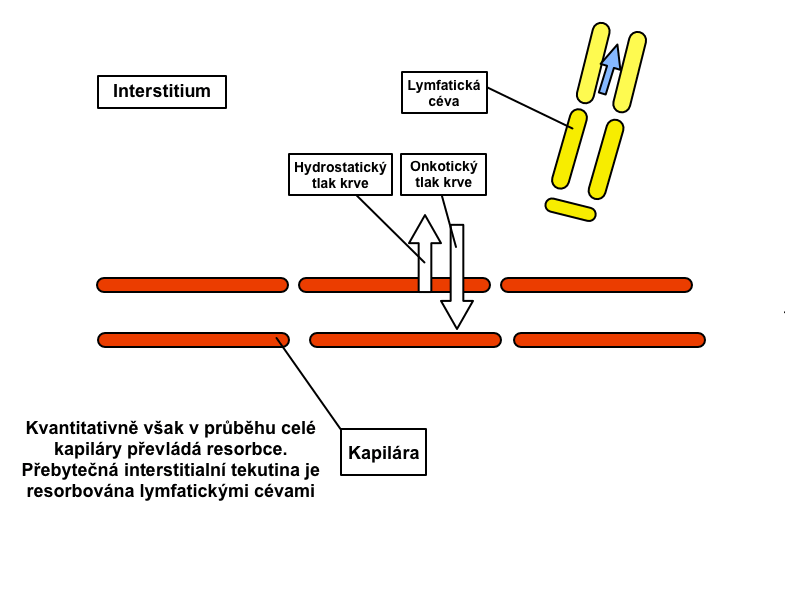
Lymfatické cévy začínají slepě ve vazivu jako lymfatické kapiláry. Lymfatické kapiláry mají na rozdíl od krevních kapilár objemnější a nepravidelné lumen; jsou vystlány endotelem z plochých buněk, které mají na svém bazálním povrchu četné drobné výběžky a vykazují pinocytární aktivitu. Uchycení endotelových buněk do okolní tkáně zajišťují tzv. kotvící ligamenta. Lamina basalis místy chybí, což usnadňuje a urychluje transport látek z vaziva do lymfatické kapiláry. Lymfatické cévy odvádějí lymfu do venózního systému.
Lymfatické cévy se vyskytují téměř ve všech tkáních našeho těla. Mezi výjimky patří nervová tkáň, některé části oka (rohovka, čočka, sklivec) či nehty.
Lymfatické cévy malého a středního kalibru
Rozlišujeme na nich tři vrstvy:
1) Tunica intima: skládá se z endotelu a tenké vazivově elastické subendotelové vrstvy
2) Tunica media: tvoří ji hladká svalovina (cirkulárně uspořádaná) a elastická vlákna
3) Tunica adventitia: nejtlustší vrstva, která obsahuje hladké svalstvo vložené do kolagenního vaziva, i zde najdeme elastická vlákna
Dulikatury tunica intima se nazývají chlopně. Chlopeň je kryta endotelem, tenkou lamina basalis a tenkou vrstvičkou kolagenního vaziva.
Velké lymfatické cévy (ductus thoracicus a ductus lymfaticus dexter)
Rozlišujeme na nich opět tři vrstvy:
1) Tunica intima: vazivově elastická vrstvička s malým množstvím longitudinálně uspořádaných hladkých svalových buněk, na povrchu je endotel. Od tunica media ji odděluje tenká elastická membráná.
2) Tunica media: nejtlustší vrstva stěny, obsahuje více svaloviny než vény stejného kalibru – hladká svalovina je uspořádána cirkulárně
3) Tunica adventitia: plynule přechází do okolního vaziva, obsahuje longitudinálně uspořádané svazky hladkých svalových buněk
Lymfa (míza)
Lymfa je čirá až nažloutlá tekutina podobného složení jako krevní plazma. Hlavní odlišností je nižší koncentrace bílkovin v míze (50-60 % plazmatické koncentrace), pro obsah fibrinogenu se ale lymfa může srážet. Hladiny iontů se naopak významně neliší. Po průchodu lymfatickými orgány obsahuje lymfa imunitní buňky (naprostou většinu představují lymfocyty). Přesné složení mízy závisí na místě jejího vzniku (ze které tkáně pochází), jako příklad lze uvést:
1) Lymfa vytvořená v játrech má vyšší koncentraci bílkovin
2) Lymfa pocházející z tenkého střeva (tzv. chylus) obsahuje více tuků (včetně vitaminů rozpustných v tucích), a vykazuje proto mléčné zakalení
Pohyb mízy
V našem lymfatickém systému koluje přibližně 1 l lymfy. Denně se jí přitom v tkáních z tkáňového moku vytvoří asi 2-2,5 l.
Míza putuje lymfatickými cévami, do jejichž průběhu jsou vmezeřeny lymfatické uzliny, jež slouží jako její biologický filtr. Malé lymfatické cévy se postupně spojují do cév s větším kalibrem, až vzniká ductus thoracicus a ductus lymfaticus dexter, jež vyúsťují do žilního systému (průtok skrze ductus thoracicus činí přibližně 1 ml/min). Lymfatický systém je tedy na rozdíl od krevní cirkulace otevřený systém.
Pohyb lymfy zajišťují a usměrňují:
1) Kontrakce hladké svaloviny lymfatických cév s frekvencí 4-7/min
2) Kontrakce okolních tepen a svalů
3) Negativní thorakální tlak
4) Negativní tlak v žilním systému
5) Tvorba tkáňového moku
5) Chlopně lymfatických cév (zamezují zpětnému toku lymfy)
Klinická korelace:
Vázne-li koloběh lymfy, a tím i odvod přebytečného tkáňového moku, vyvíjí se stav nazývaný lymfedém. Ten je nejčastěji způsoben blokádou lymfatických cév a uzlin nádorovými buňkami či po operacích. Velmi vzácně se vyskytuje vrozená hypoplázie lymfatických cév.
_
Základy imunity
Imunitní systém propůjčuje našemu organismu schopnost odolávat patogenním bakteriím, virům, prvokům či houbám a likvidovat naše vlastním staré, poškozené či nádorově transformované buňky. Společně s endokrinním a nervovým systémem se řadí mezi základní regulační systémy organismu. Jeho bezchybné fungování je tedy zcela esenciální pro udržení homeostázy.
Rozsah výukového textu nám neumožňuje tuto tématiku detailně diskutovat, omezíme se proto jen na základní přehled. Pro podrobnější informace odkazujeme čtenáře na učebnice imunologie.
Nespecifické (neadaptivní, vrozené) obranné mechanismy
Na rozdíl od specifických obranných mechanismů nespecifické obranné mechanismy nerozlišují patogena (jeho antigeny), proti kterému účinkují. Na každé setkání s antigenem odpovídají stejnými procesy, nemají paměť. Tyto mechanismy jsou evolučně starší a poskytují rychlou reakci, k jejich aktivaci dochází téměř okamžitě (sekundy až hodiny).
Mezi nespecifickou imunitu můžeme zařadit:
1) Neporušený kryt organismu (sliznice a kůže) bránící kontaktu patogenů s naším organismem
2) Antimikrobiální látky produkované na vnější a vnitřní povrch organismu – například kyselina cholorovodíková produkovaná v žaludku, lysozym obsažený ve slinách či slzách
3) Buněčná složka – fagocyty (neutrofilní granulocyty a makrofágy), eosinofilní a basofilní granulocyty či NK-buňky („natural killers cells“) – blíže viz příslušná podkapitola
4) Humorální složka – komplement, proteiny akutní fáze a cytokiny (např. interferony)
Lysozym
Lysozym je enzym štěpící určité β-1,4-glykosidové vazby, které se vyskytují v buněčné stěně bakterií (účinkuje zejména na tzv. gram-pozitivní bakterie, atakovaná složka se nazývá murein-peptidoglykan). Lysozym tedy vykazuje silné antibakteriální působení. Vyskytuje se ve slinách, slzách, krevní plazmě a v bílých krvinkách (neutrofilech).
Proteiny (reaktanty) akutní fáze (RAF)
RAF představují skupinu proteinů tvořící součást nespecifické imunitní odpovědi organismu v reakci na působení stresoru. Jejich produkci v játrech stimulují zánětlivé cytokiny (IL-1, IL-6 a TNFα). Mezi RAF patří například: CRP, alfa-1 antitrypsin, haptoglobin, koagulační faktory či složky komplementu.
Komplement
Mezi komplement se řadí více než dvacet sérových a membránových bílkovin, jejichž kaskádovitá aktivace jednak způsobuje lýzu buněk, jednak moduluje ostatní imunitní procesy. Hlavní složku komplementu představuje devět sérových bílkovin označovaných C1-C9. Hlavní funkce komplementu můžeme shrnout:
1) Lýza patogenních buněk působením tzv. membrane attack complex (MAC) tvořeného složkami C5b-C9
2) Opsonizace (ochucení) bakterií vede k efektivnější fagocytóze, fagocytující buňky mají receptor pro složku C3b
3) Chemotaxe (pohyb buněk určitým směrem) přitahuje buňky imunitního systému, zajišťují složky C3a a C5a
Specifické (adaptivní, získané) obranné mechanismy
Specifickou imunitu představují evolučně mladší mechanismy schopné specifické reakce na jednotlivé antigeny (tzv. antigenní specifita). Její aktivace je sice pomalejší, zato ale vykazuje tzv. imunologickou paměť, jež jí umožňuje efektivnější reakci při opakovaném setkání s týmž antigenem (patogenem). Tuto schopnost jí propůjčují tzv. paměťové buňky. Specifická imunita se skládá z buněčné a humorální složky.
Buněčná složka
Buněčnou složku zastupují B- a T-lymfocyty. B-lymfocyty se po aktivaci transformují na plazmatické buňky chránící tělo tvorbou protilátek (imunoglubulinů). T-lymfocyty jednak vykazují přímou cytotoxicitu (tzv. cytotoxické TC-lymfocyty, CD8+), jednak sehrávají klíčovou roli v modulaci jednotlivých složek imunitního systému (tzv. helperské/pomocné TH-lymfocyty, CD4+ či supresorové TSup-lymfocyty).
Humorální složka
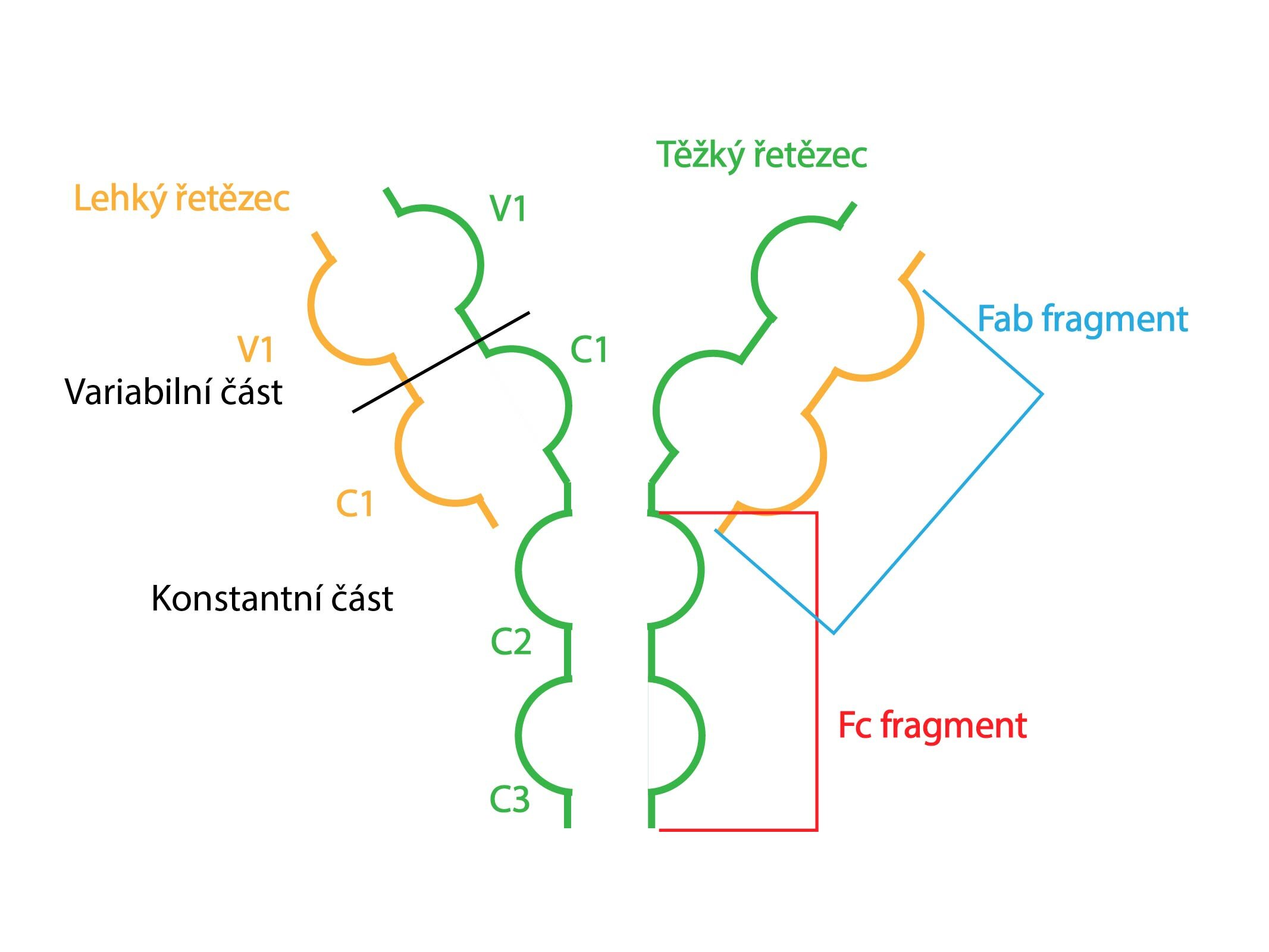
Humorální složku specifické imunity představují protilátky a cytokiny. Protilátky syntetizované plazmatickými buňkami usnadňují fagocytózu (opsonizace), spouští cytotoxické reakce (např. tzv. klasická cesta aktivace komplementu), brání adhezi patogenů či neutralizují toxiny. Jejich strukturu vytvářejí dva páry těžkých a dva páry lehkých řetězců vzájemně spojené disulfidickými můstky. Vazba antigenu se uskutečňuje na variabilních úsecích těžkých a lehkých řetězců. Podle těžkých řetězců rozlišujeme pět tříd gamaglobulinů: IgA, IgG, IgM, IgD a IgE. IgG se vyskytuje v krevní plazmě v nejvyšší koncentraci (7-18 g/l) a jako jediný přechází skrze placentu do plodu. IgA vykazující druhou nejvyšší plazmatickou koncentraci (1-3 g/l) jednak sehrává klíčovou roli ve slizniční imunitě (produkují ho B-lymfocyty lokalizované na sliznicích), jednak se jako jediný vyskytuje v mateřském mléku.
Symbiotické mikroorganismy
Některá místa našeho těla jsou kolonizována symbiotickými mikroorganismy (např. GIT, kůže). Jejich přítomnost zabraňuje přerůstání jinými (patologickými) bakteriemi, které by mohly vyvolat onemocnění (např. průjem). Dá se tedy říci, že naše symbiotické bakterie „soutěží” s těmi patogenními, a tím nás chrání před infekcemi.
Autoři podkapitoly: Martina Šajdíková a Josef Fontana