Náplň podkapitoly:
1. Úvod do autonomního nervového systému
2. Uspořádání sympatiku a parasympatiku
3. Funkce autonomního nervového systému
_
Úvod do autonomního nervového systému
Autonomní nervový systém (ANS) je část CNS, která reguluje viscerální funkce lidského těla, tedy například krevní tlak, motilitu střev, vyprazdňování močového měchýře, regulaci tělesné teploty apod.
Tyto regulace se vyznačují vysokou rychlostí. V jednotkách sekund např. vyústí změna aktivity ANS ve zdvojnásobení tepové frekvence nebo krevního tlaku.
Funkční anatomie ANS
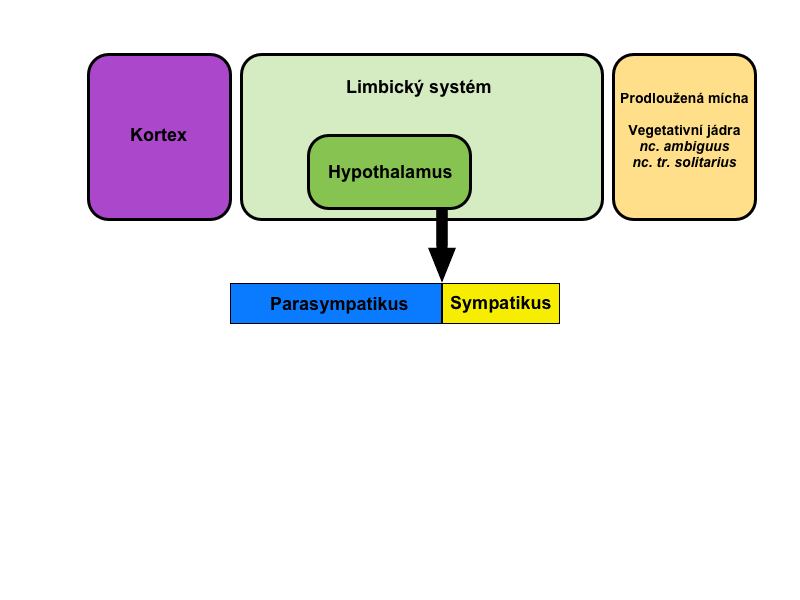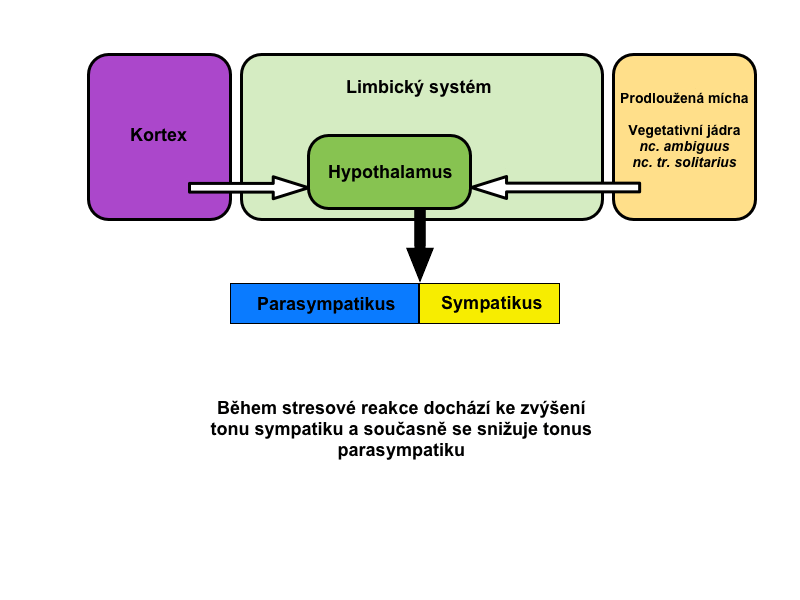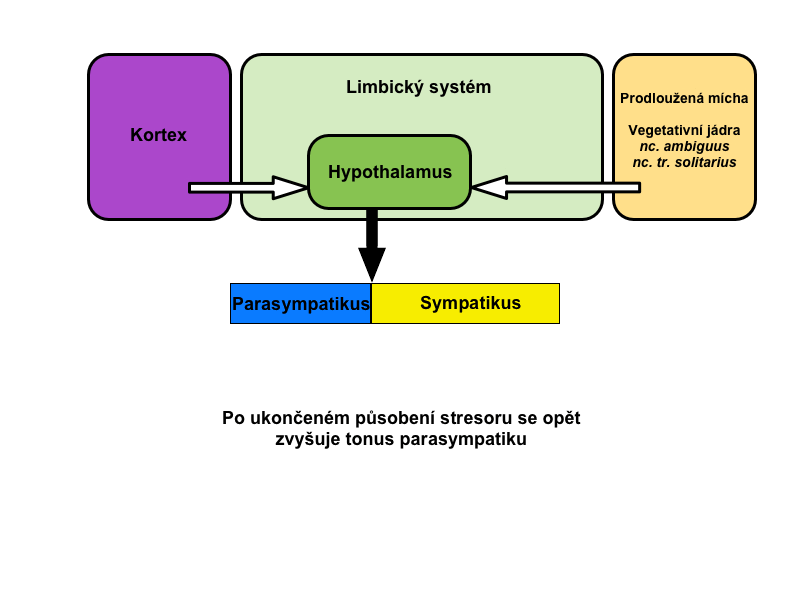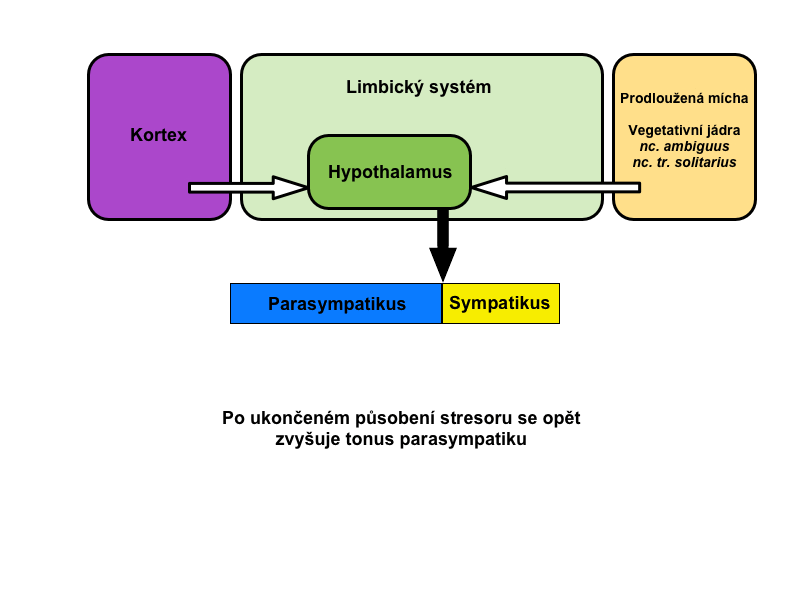
Centra řídící viscerální nervstvo nacházíme v míše, mozkovém kmeni a hypotalamu. Velké části center ANS je nadřazen limbický systém, který přímo spouští některé viscerální projevy emočních reakcí. Proto se nám při stresu potí ruce nebo „svírá” hrdlo.
Základní funkční jednotkou ANS je takzvaný viscerální reflex. Ten má (podobně jako reflex motorický) receptor, dostředivou (aferentní) dráhu, centrum reflexu, odstředivou (eferentní) dráhu a efektor.
Podvědomý senzorický signál zachycený receptorem v inervovaném orgánu vstupuje aferentním vláknem do autonomních ganglií, kde se přepojuje na druhý neuron. Signál je pak doveden do příslušného reflexního centra v mozkovém kmeni nebo hypotalamu. Zde se zpracuje informace a vyšle odpověď eferentními nervy do efektoru, tedy obvykle zpět do inervovaného orgánu, kde dojde k odpovídající reakci. Velmi často se však setkáváme s variantou, že aferentní vlákno nervového reflexu vstupuje do reflexního centra bez přepojení v autonomím gangliu.
Eferentní vlákna vedou signály kódující odpovídající reakce prostřednictvím dvou hlavních divizí ANS: sympatiku a parasympatiku.
Již v úvodu je dobré si uvědomit, že viscerální reflex ANS spíše reguluje poměrnou aktivitu těchto dvou divizí. Zvýšení aktivity sympatiku obvykle znamená snížení aktivity parasympatiku a naopak. Jsou to na sobě závislé spojené nádoby.
_
Uspořádání sympatiku a parasympatiku
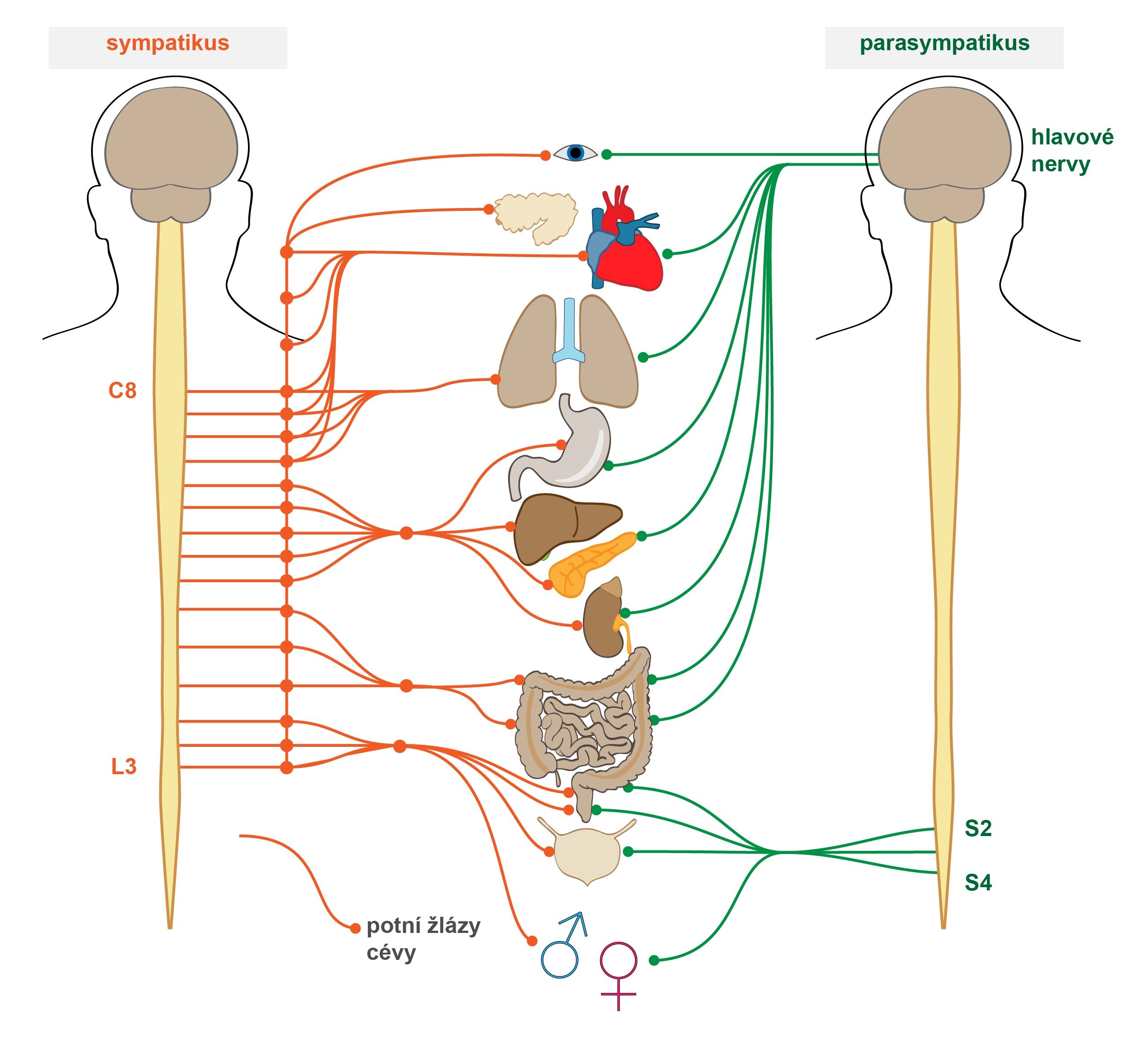
Sympatikus
Sympatická vlákna mají svá reflexní centra v míše, a to v segmentech T1 – L2, proto je sympatikus někdy nazýván systém thorakolumbální.
Tyto první neurony vznikající v míše se po pár centimetrech paravertebrálně přepojují v tzv. truncus sympaticus, řetězci sympatických ganglií, z nichž vstupují eferentní vlákna do tkání a orgánů. To mimo jiné znamená, že každé eferentní sympatické vlákno je složeno ze dvou neuronů – prvního pregangliového a druhého postgangliového.
Perikaryon pregangliového neuronu nacházející se v intermediolaterálním rohu míchy a v předním rohu se přidává k příslušnému míšnímu nervu. Ihned po výstupu z canalis spinalis se sympatická vlákna zapojují do ramus communicans albus a vstupují do sympatického ganglia.
Tady nastává jedna ze tří možností:
1) Pregangliový neuron se zde přepojí na postgangliový
2) Axon pregangliového neuronu pokračuje buď kraniálně, nebo kaudálně do vzdálenějších ganglií, kde se přepojí
3) Bez přepojení vystupují z truncus sympaticus až do periferního sympatického ganglia (vzácnější možnost)
Obvykle dlouhá postgangliová vlákna sympatiku vedou od truncus sympaticus k cílovému orgánu, kde jsou ukončena tzv. varikozitami (neboli boutons en passant). Tato modifikovaná zakončení axonu uvolňují neurotransmiter (v případě sympatiku noradrenalin) do svého okolí.
Varikozity si lze představit jako řadu malých korálků navlečených na provázku, každý axon jich totiž má relativně velký počet. Není k nim přiřazen postsynaptický terminál, jako v případě běžného axonálního zakončení (bouton terminaux). Podobají se ale běžným synapsím ve svém molekulárním vybavení, respektive v molekulárně biologickém aparátu pro exocytózu. Nachází se zde jak aktivní zóna s vezikuly, tak mitochondrie a SNARE proteiny.
Některá postsynaptická nervová vlákna vystupují ze sympatického ganglia prostřednictvím ramus communicans griseus a přidávají se k inervaci kosterních svalů, se kterou jsou rozvedeny do periferie, kde inervují cévy, potní žlázy a mm. piloerectores.
Parasympatikus
Reflexní centra parasympatiku jsou asociována s jádry hlavových nervů III, VII, IX a X a s míšními segmenty S2 a S3 (variabilně i S1 a S4). Proto se parasympatická porce ANS někdy nazývá systém kraniosakrální. Asi 75 % vláken parasympatiku je rozvedeno prostřednictvím nervus vagus.
Eferentní vlákna parasympatických viscerálních reflexů jsou složena ze dvou neuronů. Stejně jako u sympatiku se jedná o neuron pregangliový a postgangliový. Významný rozdíl ale spočívá v tom, že pregangliový neuron pokračuje ze svého jádra bez přepojení až ke stěně orgánu, který inervuje. Až zde – v tzv. intramurálním gangliu – dochází k přepojení dlouhého pregangliového neuronu na krátký neuron postgangliový. Tato postgangliová vlákna, opravdu extrémně krátká, mívají často i jen zlomky milimetru na délku.
Zajímavý je také samotný pojem „intramurální ganglion”. Termín ganglion je v tomto případě zavádějící, neboť postgangliové neurony bývají velmi často uloženy spíše difúzně ve stěně orgánu než v diskrétním gangliu.
Cholinergní a adrenergní vlákna
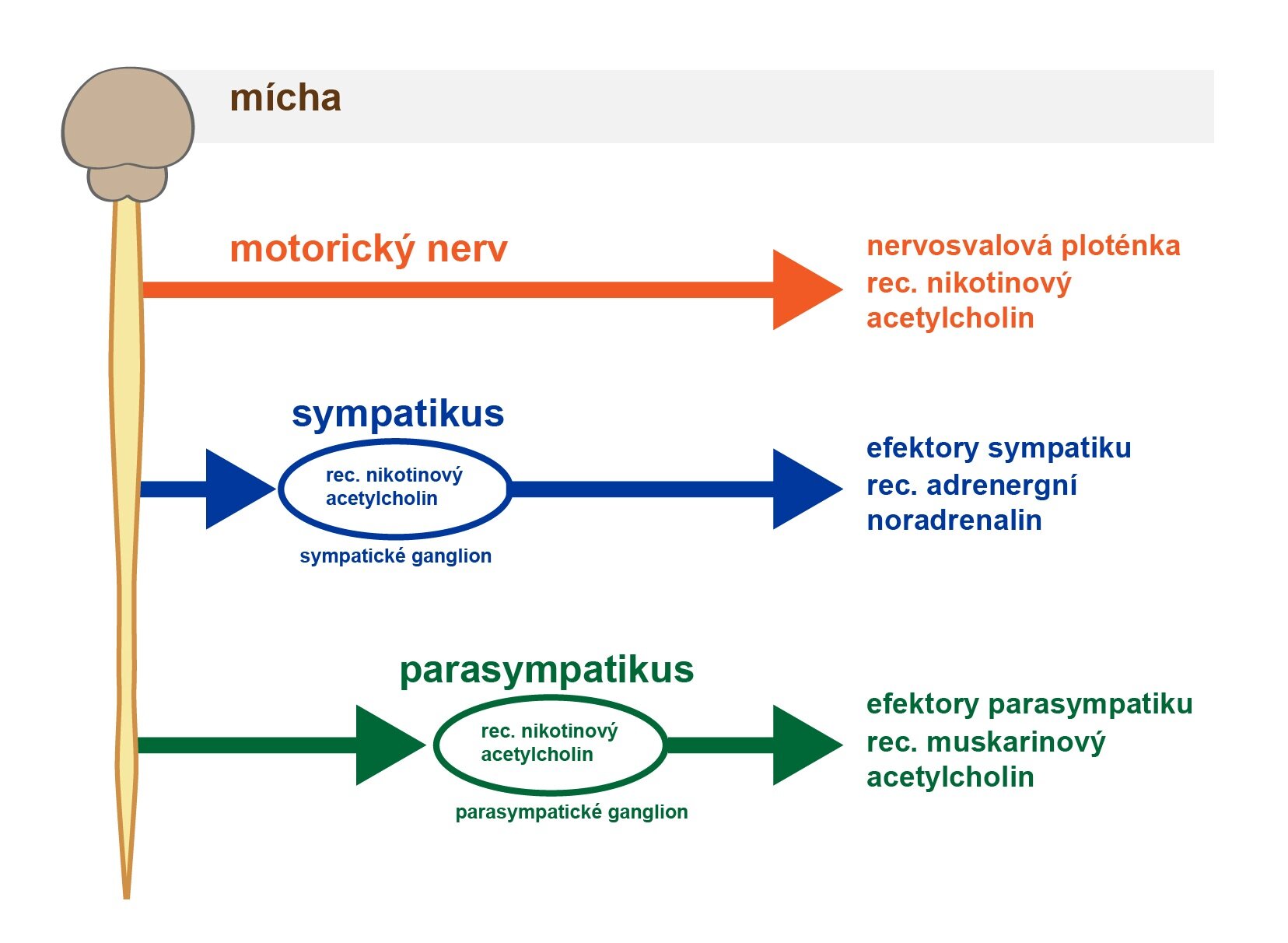
Hlavními dvěma neurotransmitery v ANS jsou acetylcholin a noradrenalin. Vlákna, která uvolňují acetylcholin, nazýváme vlákny cholinergními a vlákna, která uvolňují noradrenalin, adrenergními.
Všechna pregangliová vlákna jsou cholinergní jak v sympatické, tak v parasympatické porci ANS. Téměř všechna postgangliová vlákna parasympatiku jsou rovněž cholinergní. Naopak většina postgangliových vláken sympatiku se řadí mezi adrenergní. Výjimku mezi sympatickými vlákny tvoří ta, která inervují potní žlázy a napřimovače chloupků – ta jsou cholinergní.
Podrobnosti o syntéze a chemických vlastnostech obou neurotransmiterů naleznete v podkapitole o neurotransmisnich systémech.
_
Funkce autonomního nervového systému
Působení acetylcholinu
Excitační působení acetylcholinu v ANS je zprostředkováno dvěma typy receptoru:
1) Muskarinovými receptory
2) Nikotinovými receptory
1) Muskarinové receptory
Jsou metabotropní receptory spřažené s G-proteinem, který řídí iontové kanály. Nacházíme je na všech efektorových buňkách inervovaných cholinergním postgangliovým vláknem. Zatím bylo objeveno pět typů muskarinových receptorů M1-5. Receptory M4 a M5 prozatím nejsou dobře prozkoumány, a proto se o nich v této kapitole nebudeme zmiňovat.
a) M1 receptory, tzv. „neuronální”, se nacházejí zejména v CNS. Jedná se o typ receptoru, který prostřednictvím Gq-proteinusnižuje permeabilitu membrány pro K+. Tím membránu depolarizuje. Má se za to, že oblenění jejich funkce nebo snížení jejich denzity představuje jednu z příčin demence.
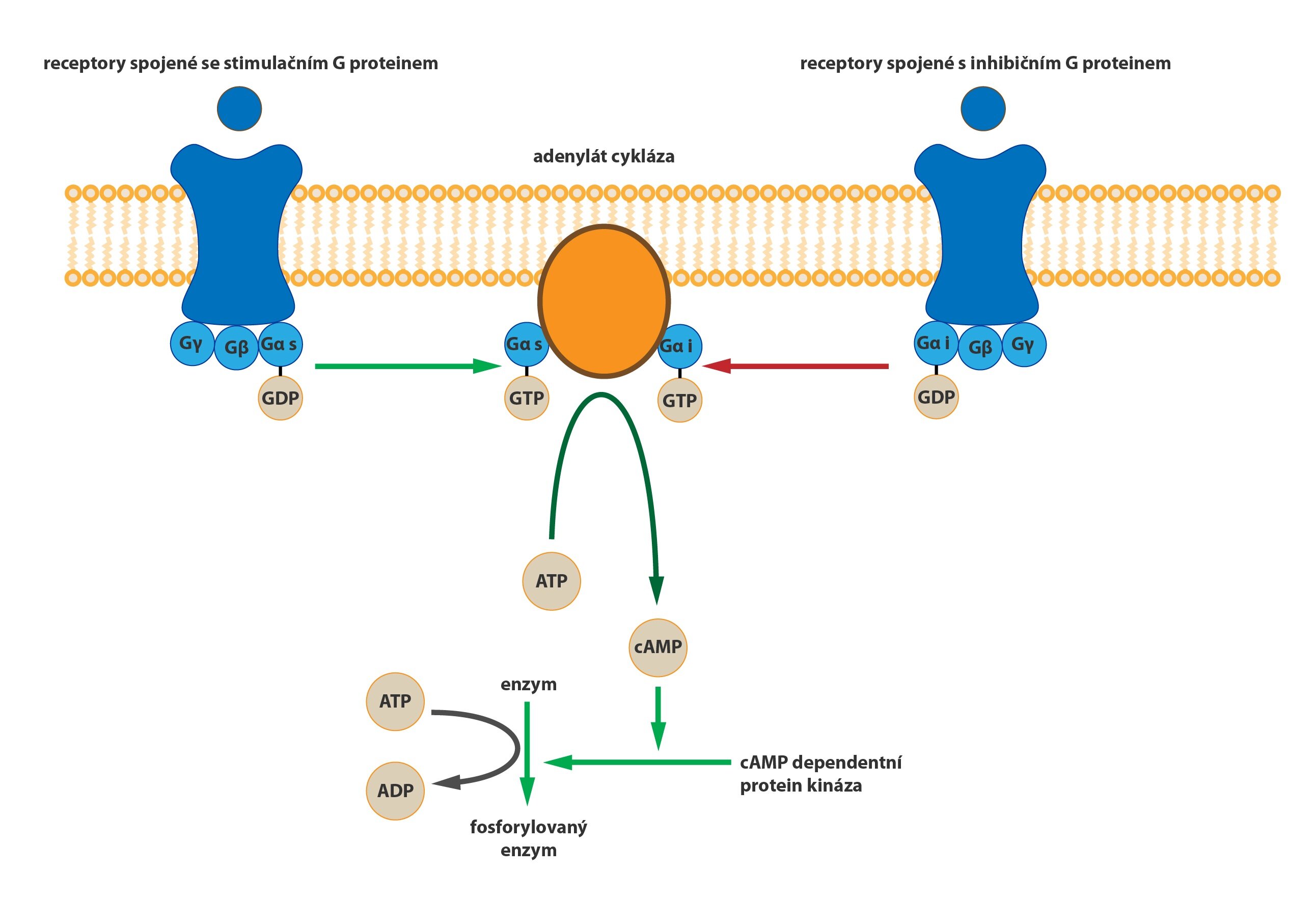
b) M2 receptory, tzv. „kardiální”, nacházíme na membránách kardiomyocytů. Prostřednictvím Gi-proteinu (vede ke snížení intracelulární koncentrace cAMP) se otevírají kanály pro K+ a způsobují tak hyperpolarizaci membrány. Tímto mechanismem působí n. vagus negativně chronotropně na SA uzel (snižuje frekvenci výbojů pacemakeru) a negativně dromotropně na AV uzel (zpomaluje převod vzruchů ze síní na komory).
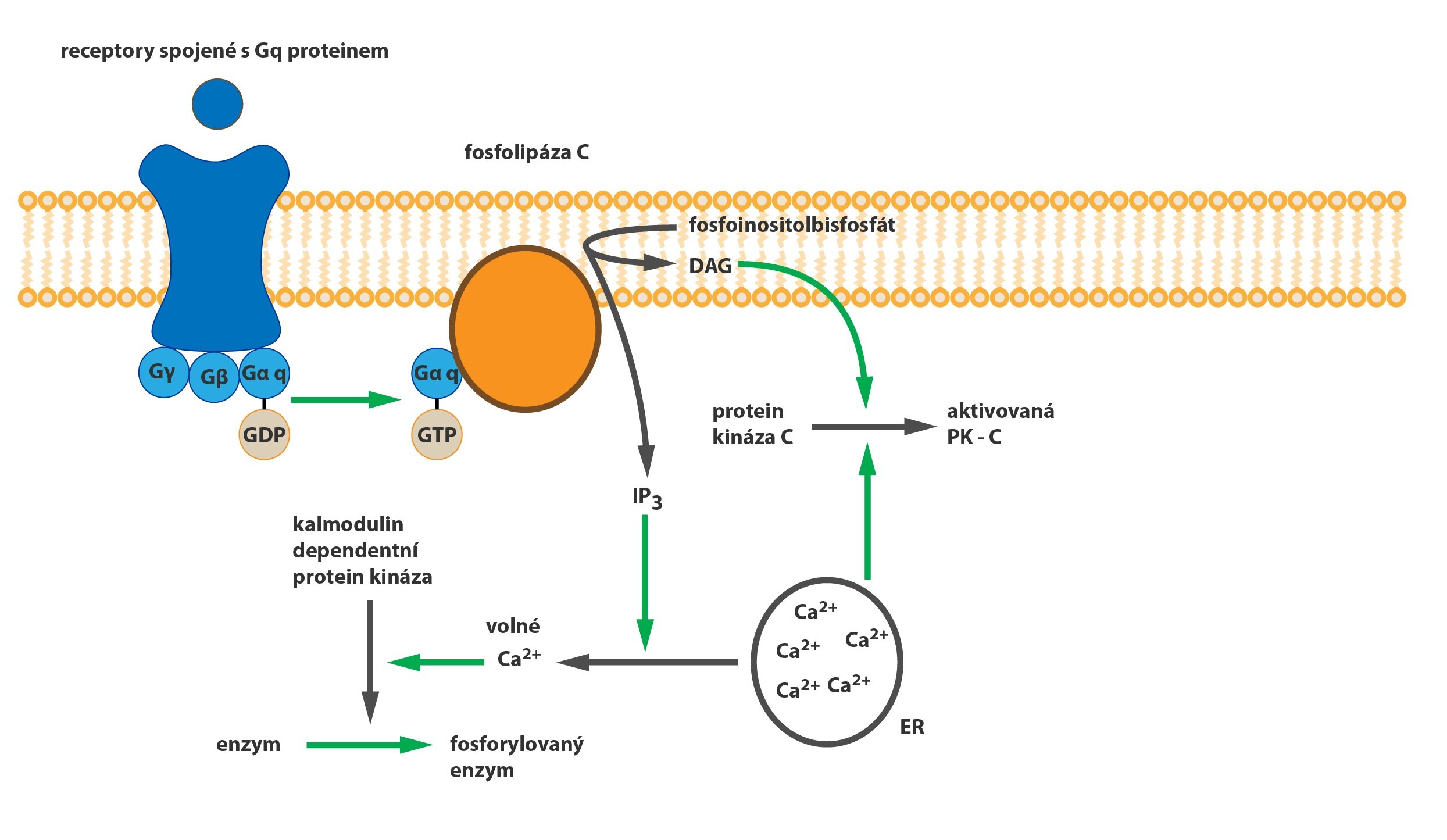
c) M3 receptory, tzv. „žláz a hladkých svalů”, zprostředkují parasympatickou stimulaci sekrece žláz a kontrakci hladkého svalstva trávicího ústrojí (a jiných orgánů). Tyto receptory jsou spřaženy s Gq-proteinem a prostřednictvím fosfolipázy C (katalyzuje vznik IP3 a DAG) zvyšují intracelulární koncentraci kalcia.
2) Nikotinové receptory
Nikotinové receptory jsou ionotropní receptory řízené ligandem. Jedná se v podstatě o kationtové kanály propustné zejména pro Na+ a K+. Jejich základní dělení rozlišuje muskulární typ (NM receptor) přítomný na nervosvalové ploténce, a neuronální typ (NN receptor), jejž nacházíme ve všech vegetativních gangliích. Vyskytují se tedy na membráně dendritů a těla postgangliového neuronu, který je inervován pregangliovým neuronem.
Působení noradrenalinu
Noradrenalin je neurotransmiter, který se v ANS nachází pouze v postsynaptických vláknech sympatiku.
O účinku noradrenalinu rozhoduje přítomnost určitého typu receptoru na membráně efektorové buňky. V současnosti je popsáno pět významných podtypů adrenergních receptorů: α1, α2, β1, β2, β3. Jednotlivé typy se liší svou afinitou ke svým fyziologickým ligandům, adrenalinu a noradrenalinu.
Noradrenalin se s větší afinitou váže na α-receptory. Jeho vazba s β-receptory není tak silná, a proto je aktivuje méně. Adrenalin se váže na oba typy receptorů s přibližně stejnou afinitou. Z toho vyplývá, že reakce tkáně se odvíjí od přítomnosti určitého typu receptoru na membránách buněk. Pokud ve tkáni převažují β-receptory, bude mnohem potentnější „hormon” adrenalin než sympatická stimulace.
1) α-receptory
Zprostředkovávají vazokonstrikci, mydriázu a kontrakci sfinkterů. Kromě toho α2-receptory také inhibují další uvolňování neurotransmiteru z varikozit. Působí tedy jako autoreceptory. Tyto receptory patří mezi receptory spřažené s Gq-proteinem.
2) β1-receptor
B1-receptory se nacházejí na kardiomyocytech, kde zvyšují tepovou frekvenci (kardioakcelerační účinek), a dále na adipocytech, kde tento receptor potencuje lipolýzu. Jedná se o receptor spřažený s Gs-proteinem.
Podtyp receptoru s řadou efektů, kde převažuje mocný vazodilatační a bronchodilatační účinek. Dále vykazuje účinek kalorigenní, neboli zvyšuje metabolickou aktivitu buněk (tím i zvyšuje spotřebu kyslíku a produkci tepla).
Všimněte si, že nervová stimulace adrenergními vlákny vyvolá vazokonstrikci (α1-receptory), ale endokrinní stimulace adrenalinem má spíše vazodilatační účinek (β2-receptory). Vždy ovšem záleží na receptorové konstituci dané cévy a na převažujícím typu receptoru.
Ve svalech například převažují β-receptory, a proto při aktivaci sympatiku a dřeně nadledvin v nich dochází k vazodilataci. V krevních cévách GIT naopak převažují α-receptory.
Účinky sympatiku a parasympatiku na jednotlivé orgány
Změna aktivity v jednotlivých porcích ANS působí na různé orgánové systémy rozdílně. Někdy je možné tyto účinky odhadnout na základě jednoduchých pouček:
Sympatikus připravuje tělo na provedení příkazu „Bojuj, nebo uteč”.
Parasympatikus reguluje tělesné funkce tak, aby byl proveden příkaz „Odpočívej a zažívej”.
Oko
Zvýšený tonus sympatiku aktivuje příčná vlákna duhovky a tím způsobuje dilataci zornice – mydriázu. Tato reakce je koherentní s výše uvedeným, neboť během boje či útěku je potřeba mít co nejširší zorný úhel.
Zvýšení tonu parasympatiku naopak kontrahuje cirkulární vlákna duhovky, čímž se zmenší průměr zornice a nastane mióza. K té dochází při aktivaci parasympatického reflexu, který reaguje na dopad excesivního množství světla na sítnici.
Žlázy
Slzní, slinné a žlázy gastrointestinálního traktu jsou stimulovány parasympatikem. Zvýšení tonu parasympatiku obvykle vyústí ve zvýšenou sekreci vody, respektive zvýšení objemu sekretu.
Situace v GIT je poměrně složitější, neboť parasympatikus přímo reguluje sekreci žláz horní části trávicí trubice. Žlázy střev jsou však poměrně nezávislé a řídí je jejich vlastní intestinální enterický nervový systém. Parasympatikus přinejmenším ale zvyšuje jeho aktivitu.
Zvýšení tonu sympatiku vede k vazokonstrikci kdekoliv v GIT, čímž se přirozeně sníží i objem sekretu. Vzniká tedy koncentrovanější tekutina.
Potní žlázy nejsou v podstatě přímo ovlivněny parasympatikem. Naopak zvýšený tonus sympatiku významně zvyšuje objem sekretovaného potu. Jedná se tak o jedinou žlázu, kde sympatikus zvyšuje objem sekrece. Zajímavé je i to, že činnost potních žláz je regulována sympatickými cholinergními vlákny.
Apokrinní žlázy, které produkují lubrikační sekret, aby zmenšily tření v podpaží, jsou sice také ovládány sympatikem, ale obvyklými adrenergními vlákny.
Srdce
Obecně lze říci, že stimulace sympatiku zvyšuje srdeční výdej, což je doprovázeno zvýšením síly (pozitivní inotropie) a frekvence (výsledek spolupůsobení pozitivní chronotropie, dromotropie a bathmotropie) kontrakcí.
Parasympatikus srdci umožňuje „odpočívat” v době, kdy není vyžadován vysoký srdeční výdej. Snižuje jak sílu kontrakcí, tak jejich frekvenci. Tento jev ovšem není dán přímým působením parasympatiku na kardiomyocyty. Jak jsme již zmínili výše, při nárůstu tonu v jedné porci autonomního nervového systému dojde automaticky k poklesu tonu porce druhé. Zvýšená aktivita parasympatiku tak sníží sympatický pozitivně inotropní a chronotropní efekt.
Krevní tlak
Stimulace sympatiku zvyšuje jak výdej srdce, tak periferní rezistenci, neboť způsobuje vazokonstrikci ve splanchniku. Díky těmto faktorům dochází k akutnímu nárůstu krevního tlaku. Z dlouhodobého hlediska, ale tlak změněn není.
Parasympatikus snižuje srdeční výdej, na cévy však v podstatě nemá žádný účinek. Proto dochází při jeho aktivaci k drobnému poklesu krevního tlaku.
Tonus sympatiku a parasympatiku
Fyziologicky zůstává jak sympatikus, tak parasympatikus neustále aktivní. Oba systémy vysílají bez přestávky impulsy o určité udržovací frekvenci k efektorovým orgánům. Tento jev se nazývá tonus sympatiku, respektive parasympatiku a je obdobný principu tonu u inervace kosterních svalů.
Rozdíl spočívá v tom, že tonus je v ANS založen na nízkých frekvencích. Bazální aktivita sympatiku i parasympatiku je udržována jedním výbojem za několik sekund. Plná aktivace se dostaví při frekvenci zhruba deseti výbojů za sekundu. K podobné aktivitě jsou v motoneuronech zapotřebí stovky výbojů během jedné sekundy.
Fyziologická hodnota tonu spočívá v tom, že umožňuje regulované funkci (respektive orgánu) zvyšovat i snižovat aktivitu na základě změny frekvence výbojů. Například sympatikus normálně udržuje většinu arteriol kontrahovanou na polovinu maximálního průměru. Pří zvýšení tonu sympatiku dojde k ještě mocnější kontrakci, např. na 1/3 maximálního průměru. Při snížení tónu sympatiku naopak dojde k vazodilataci. Kdyby neexistoval tonus, přicházela by v úvahu pouze vazokonstrikce, nikdy by sympatikus nebyl schopen vyvolat onu relativní vazodilataci.
Autoři podkapitoly: Patrik Maďa a Josef Fontana